| Montag | 8.30 bis 12.00 | 15.00 bis 18.00 |
| Dienstag | 8.30 bis 12.00 | 15.00 bis 18.00 |
| Mittwoch | 8.30 bis 12.00 | |
| Donnerstag | 8.30 bis 12.00 | 14.00 bis 17.00 |
| Freitag | 8.30 bis 14.00 |
| Telefon | 02324 23563 |
| Fax | 02324 506577 |
| team@praxis-buurman.de |
Außerhalb der Öffnungszeiten wenden Sie sich bitte an den zahnärztlichen Notdienst:
| Telefon | 02324 54302 |
Drs. Cornelis Leendert Buurman MSc
Blankensteiner Straße 16
45525 Hattingen
Karte wird geladen ...
Vertrauen ist die Grundlage für eine erfolgreiche Zusammenarbeit. Deshalb nehmen wir uns Zeit für Sie und sorgen dafür, dass Ihr Besuch beim Zahnarzt so angenehm wie möglich wird.
Vor einer Behandlung steht immer das persönliche Gespräch mit einer intensiven Beratung und einer auf den Patienten abgestimmten individuellen Behandlungsplanung. Wir beziehen in die Diagnostik und Behandlungsplanung nicht nur das Kausystem und seine umgebenden Strukturen, sondern auch den gesamten Organismus mit ein. Wichtig für die richtige Einschätzung Ihrer Behandlungsbedürfnisse sind Ihre Antworten auf die Fragen des Anamnese-Bogens, die Basis für unser erstes Treffen. Bei diesem Termin erheben und erörtern wir die ersten Untersuchungsbefunde. Gemeinsam besprechen wir die nächsten Schritte.
Unsere Zahnheilkunde genügt sowohl ästhetisch als auch funktionell höchsten Ansprüchen. Eine ständige Fort- und Weiterbildung des gesamten Praxisteams gewährleistet eine anspruchsvolle Zahnheilkunde auf höchstem Niveau. Ziel ist es, in Absprache mit Ihnen eine individuell optimale Therapie nach Ihren Wünschen und Möglichkeiten durchzuführen. Vor der Behandlung erhalten Sie für Wunschleistungen einen individuell gefertigten Kostenvoranschlag. In unserer Praxis werden angemessene Honorare verlangt, die es uns ermöglichen, unsere Praxis für unsere Patienten nach den oben angesprochenen Kriterien zu führen.
Makellose Zähne sind Sinnbild für Gesundheit, Schönheit und versprechen mehr Lebensqualität. Pflege und Fürsorge sind natürlich die Voraussetzungen dafür.
Für Patienten mit geringem Einkommen hat der Gesetzgeber Sonderregelungen getroffen. Diese Patienten erhalten bei der Regelversorgung mit Zahnersatz von jeder gesetzlichen Krankenkasse einen Zuschuss von 100 Prozent.
Dies gilt auch bei der Versorgung mit Zahnkronen und festsitzenden Brücken!
Arbeitslose Patienten, Teilzeitkräfte, Auszubildende, Studenten sowie Rentner sind am häufigsten betroffen. Entscheidend hierbei ist das jeweilige aktuelle monatliche Bruttoeinkommen (siehe Tabelle).
| Anzahl der Personen | Betrag in € |
|---|---|
| 1 Person z.B. Alleinstehende/r | 1008,00 |
| 2 Personen (z.B. Ehepartner oder Mutter/Vater mit 1 Kind) | 1386,00 |
| 3 Personen (z.B. Ehepaar mit 1 Kind) | 1638,00 |
| Jede weitere zusätzliche Person (z.B. die zu versorgenden Großeltern oder ein weiteres Kind) | 252,00 |
In einigen Fällen wird Ihr persönliches Bruttoeinkommen über diesen Einkommensgrenzen liegen, wobei dann folgende Faustregel anzuwenden ist:
Errechnen Sie den Betrag, mit dem Sie die monatliche Einkommensobergrenze überschreiten und multiplizieren diesen Betrag mit dem Faktor 3. Die daraus resultierende Summe ist identisch mit der maximalen Höhe Ihres persönlichen Eigenanteils beim Zahnersatz (Regelversorgung).
Sie überschreiten monatlich die gesetzlich vorgegebene Grenze um 100 Euro. Unabhängig vom Umfang des Zahnersatzes liegt Ihre persönliche Grenze automatisch bei einmalig 300 Euro für die komplette Regelversorgung.
Bitte lassen Sie sich beraten!
Damit es gar nicht erst zur Entstehung von kariösen Läsionen kommen kann, ist es notwendig, dass regelmäßige Prophylaxemaßnahmen durchgeführt werden. Hierbei sind wir auf die Mitarbeit durch den Patienten angewiesen.
Die Kombination bestehend aus häuslichen Vorbeugungsmaßnahmen und professioneller Vorsorge in der Zahnarztpraxis bilden die Grundlage der modernen Prävention.
Im Rahmen eines Beratungsgespräches ermitteln wir für sie einen individuellen Vorsorgeplan, der sowohl professionelle als auch häusliche Maßnahmen umfasst.
Regelmäßige Zahnreinigung in der Praxis durch speziell geschulte Assistentinnen ist eine unverzichtbare Ergänzung zur häuslichen Mundhygiene.
Am Anfang der PZR steht eine gründliche zahnärztliche Befunderhebung. Zunächst werden alle Beläge auf den sichtbaren Zahnflächen und in den Zahnzwischenräumen entfernt. Verfärbungen durch Kaffee, Tee oder Nikotin werden mit Hilfe eines modernen Pulverstrahlgerätes (Air-Flow®) abgetragen.
Nachdem die harten Beläge entfernt wurden, werden mit Handinstrumenten und kleinen Bürstchen die restlichen weichen Beläge abgetragen. Anschließend erfolgt die Politur der Zähne, um rauhe Stellen zu glätten. Durch die Politur wird eine Oberflächenverdichtung erzielt, die verhindert, dass Bakterien sich anheften können.
Anschließend werden die gereinigten Zahnflächen mit einem Fluoridlack überzogen. Das schützt die Zähne vor den Säureangriffen der Mundbakterien. Zum Schluss erfolgt eine intensive Beratung zur effektiven Mundhygiene.
Beim Air-Flow® handelt es sich um einen Pulverstrahler, der während der professionellen Zahnreinigung eingesetzt wird. Es werden bakterielle Beläge wie auch dunkle Verfärbungen von Kaffee-, Tee- und Zigarettenkonsum entfernt.
Gerne beraten wir Sie zu diesem Thema ausführlich und auf Ihre individuellen Bedürfnisse zugeschnitten.
Elektrische Zahnbürsten haben in vielen wissenschaftlichen Test ein besseres Reinigungsergebnis erzielt, als mechanische Zahnbürsten. Wichtig ist aber auch bei der Benutzung einer elektrischen Zahnbürste die richtige Anwendung. Putztechnik und Putzdauer sollten den Anforderungen entsprechen, sonst kann auch bei einer elektrischen Zahnbürste kein optimales Reinigungsergebnis erzielt werden. Bei der Dauer wird in der Regel von 2 Minuten ausgegangen, einer Zeit, die bei vielen Geräten als Timer eingestellt ist. Das ist die Mindestputzzeit. Bessere Ergebnisse erreicht man, wenn man sowohl beim Unterkiefer, als auch beim Oberkiefer jeweils 2 Minuten putzt. Von den bisher auf dem Dentalmarkt erschienenen Elektrobürsten sind zwei Systeme empfehlenswert.
Geräte mit einem runden Bürstenkopf, der sich vor und zurück dreht und zusätzlich Vibrationen in Längsrichtung der Borsten ausführt. Hier wird eine rotierend-oszillierende Bewegung mit einer hochfrequenten »pulsierenden« Schwingung kombiniert. Klinische Untersuchungen zeigen, dass dieser pulsierende Effekt die Reinigungsleistung verbessert. Die Borstenenden der Bürsten dieses 3D-Systems haben einen Farbindikator, welcher anzeigt, wann die Elastizität der Borsten nicht mehr ausreicht, um einen guten Putzeffekt zu erzielen. Vorteilhaft bei diesem Produkt ist, dass es verschiedene Bürstenaufsätze gibt. Mit den pinselförmigen (Interspace) Bürstenaufsätzen kann man sehr gut auch weite Zahnzwischenräume oder Brückenglieder reinigen.
Auch bei einer elektrischen Zahnbürste ist die richtige Anwendung für eine entsprechend gute Reinigungsleistung ausschlaggebend. Jeder Zahn muss einzeln geputzt werden. Der Bürstenkopf muss genau entlang des Zahnfleischrandes geführt werden und der Kontur des Zahnes folgen. Nur so kann er in die Zahnzwischenräume eindringen. Die Bürste sollte langsam von Zahn zu Zahn geführt werden. Außerdem empfiehlt es sich mit einer wiederholten Drehung die Zahnzwischenräume »auszuwischen«.
Eine andere Technik kommt bei den schallaktiven Zahnbürsten zur Anwendung. Hier vibrieren die relativ weichen Bürsten mit sehr hoher Geschwindigkeit. Bei den schallaktiven Zahnbürsten gibt es große Unterschiede. Die Frequenz alleine garantiert nicht automatisch einen guten Reinigungseffekt. Wichtig ist auch, wie weit der Weg des Bürstenkopfes pro Schwingung ist. Hier sollte eine Amplitude von 3 bis 4 mm erreicht werden.
Schallaktive Zahnbürsten sind in der Anwendung weniger anspruchsvoll als rotierend-oszillierende Bürsten. Wie bei einer Handzahnbürste werden sie in einem 45°-Winkel zum Zahnfleisch angesetzt und möglichst druckarm am Zahnfleischsaum entlang geführt. Die schallaktiven Schwingungen entfernen Zahnbeläge besonders effektiv. Der größerer Bürstenkopf ermöglicht eine Reinigung von mehr als einem Zahn. Dies kommt besonders Menschen entgegen, die bei der Zahnpflege behindert oder wenig aktiv sind. Auch bei den schallaktiven Bürsten empfiehlt es sich mit einer wiederholten Drehung die Zahnzwischenräume »auszuwischen«.
Bei der Wahl der richtigen elektrischen Zahnbürste sollten einige Aspekte beachtet werden.
Kariesentwicklung ist ein langfristiger Prozess. Im Frühstadium kann Schmelzkaries, wenn sie als »Kreidefleck« sichtbar ist, noch durch lokales Aufbringen von hochkonzentrierten Fluoriden, in Form von Fluorid-Lack oder Fluorid-Gel häufig aufgehalten werden. Schreitet die Entwicklung jedoch voran, entstehen Löcher im Zahnschmelz. Diese Löcher müssen mit einem Bohrer gründlich ausgebohrt und von schadhaften Stellen gesäubert werden. Danach wird das Loch (Kavität) mit einer Füllung (Plompe) geschlossen.
Es gibt grundsätzlich zwei verschiedene Arten von Füllungen: Plastische Füllungen werden direkt am Zahn des Patienten verarbeitet. Sie werden in weichem Zustand in die Kavität eingebracht und dann dort ausgehärtet.
Einlagefüllungen oder Inlays werden in einem Zahnlabor hergestellt und anschließend passgenau in die Kavität eingeklebt.
Welches Füllmaterial von Fall zu Fall Verwendung findet, ist abhängig von den Materialeigenschaften, der vorliegenden Kavität und den Wünschen des Patient. Die Materialien unterscheiden sich hinsichtlich ihrer Lebensdauer, der Haltbarkeit gegenüber dem Kaudruck, ihrem Verhalten bei Kälte und Wärme und nicht zuletzt im Hinblick auf die Kosten und auf das äußere Aussehen. Im Frontzahnbereich sind Füllungen in der Farbe des Zahnes sicher sehr viel wichtiger, als bei den hinteren Mahlzähnen. Außerdem ist nicht jedes Material für großflächige Reparaturen geeignet. Den geeigneten Werkstoff sollten Arzt und Patient gemeinsam aussuchen und auch unbedingt vorher über die anfallenden Kosten und die Erstattungsfähigkeit durch die Krankenkasse reden.
Zur Anwendung kommen heute für plastische Füllungen vor allem folgende Füllstoffe:
Wichtig ist noch zu wissen, dass bei allen Füllstoffen mit der Zeit chemische Substanzen, wenn auch in geringer Konzentration, freigesetzt werden. Das kann bei sensitiven Menschen gelegentlich zu allergischen Reaktionen führen.
Die Zahnkrone ist der sichtbare Teil des Zahnes, der aus dem Zahnfleisch herausragt Eine künstliche Krone erfüllt bei geschädigten oder verlorenen Zähnen die gleiche Funktion. Sie stellt das optische Bild einer kompletten Zahnreihe wieder her und ermöglicht normales Durchbeißen und Kauen von Speisen.
Kronen werden angewandt, wenn Karies einen Zahn so weit geschädigt hat, dass eine Versorgung mit einer plastischen Füllung oder einer Einlagefüllung nicht mehr möglich ist. Auch bei abgebrochenen Zähnen oder Teilverlust eines Zahnes können sie zur Anwendung kommen. Muss eine Zahnlücke mit einer Brücke versorgt werden, so sind die "Brückenpfeiler" ebenfalls überkront. Kronen können außerdem auch auf implantierten Pfeilern angebracht werden.
Jede Krone braucht einen Sockel, auf dem sie befestigt wird. Dabei gilt die Regel, so viel gesunde Zahnsubstanz zu erhalten, wie es geht. Der Sockel oder Pfeiler besteht aus gesundem Zahnbein. Bei wurzelbehandelten Zähnen kann es notwendig sein, einen Stift in den Zahn einzusetzen, der als Sockel für die Krone dient. Kronen gehören zum so genannten festsitzenden Zahnersatz.
Eine Krone erfüllt nur dann ihren Zweck, wenn sie auf einem gesunden Zahn und in gesundem Zahnfleisch ruht. Deshalb ist zuvor eine sorgfältige Diagnose und möglicherweise auch eine Vorbehandlung erforderlich. Karies muss vollständig entfernt werden. Wird eine Krone auf einen kariösen Zahn gesetzt, so frisst sich Karies unter der Krone weiter in den Zahn hinein. Das gilt als zahnärztlicher Fehler. Auch die Zahnwurzel und der Kieferknochen müssen intakt sein. Bei einem wurzelbehandelten Zahn muss eine Entzündung ausgeschlossen werden.
Als nächstes wird die Farbe der Zahnkrone bestimmt. Danach können die direkten Vorbereitungen begonnen werden. Der Zahn wird – falls erforderlich – mit Füllmaterial wieder aufgebaut. Danach wird der Zahn von außen mit Schleifinstrumenten bearbeitet und eine Form hergestellt, auf der die Krone später angebracht wird. In den Zahnstumpf werden Stufen und Rillen eingearbeitet, damit die Krone später besser haftet.
Nach dem Abschleifen muss der Zahnfleischsaum vollständig trocken gelegt werden. Dazu wird ein spezieller Faden zwischen Zahnstumpf und Zahnfleischsaum gelegt. Dieser Arbeitsschritt ist für den Patienten gelegentlich unangenehm. Damit die Krone später am Rand gut sitzt, ist dieser Vorgang aber sehr wichtig.
Danach werden Abrücke gemacht, an denen sich der Zahntechniker orientieren kann. Dabei wird sowohl der Kiefer abgeformt, auf den die Krone gearbeitet werden soll, als auch der Gegenkiefer. Nur so kann der richtige Biss hergestellt werden. Der Kiefer sollte bei der Abformung trocken sein, denn Speichel und Blut verringern die Abdruckgenauigkeit. Auch sollte der Abdruck nicht zu schnell genommen werden. Das ist einer der häufigsten Gründe für Ungenauigkeiten beim Zahnersatz. Je genauer der Abdruck, desto besser kann der Zahntechniker die Krone herstellen. Danach wird die Lücke bis zur Fertigstellung der Krone mit einem Provisorium geschlossen.
Ist die Krone fertiggestellt, wird sie auf dem Zahnstumpf befestigt. Zunächst wird festgestellt, ob die Krone passt. Sollten Veränderungen und Anpassungen notwendig sein, so werden sie jetzt gemacht. Es ist wichtig, dass sie Krone genau auf dem Zahnstumpf sitz, ohne dass sich ein Spalt bildet. Der so genannte Randschluss ist sehr wichtig. Der Spalt zwischen Zahnstumpf und Krone sollte nicht mehr als 0,05 bis 0,1 Millimeter betragen. Ist der Spalt zu groß, so bleiben leicht Speisereste hängen und können leicht Karies verursachen. Ist die Krone zu groß und drückt auf den Zahnfleischrand, kommt es leicht zu Entzündungen. Erst, wenn die genaue Passform und der richtige Biss festgestellt wurde, wird die Krone endgültig eingeklebt.
Eine Krone wird im zahntechnischen Labor hergestellt. Dazu stehen unterschiedliche Materialien zur Verfügung, die je nach Zweck und Anspruch vom Arzt und vom Patienten ausgewählt werden können. Die Kosten sollten unbedingt vorher besprochen werden.
Vollgusskronen werden aus einer Metalllegierung mit Gold hergestellt. Sie können sehr dünn gearbeitet werden und sind außerordentlich stabil. Außerdem sind sie langlebig und kostengünstig. Weil aber die Metallfärbung von außen sichtbar ist, werden Vollgusskronen fast ausschließlich für Bereiche gewählt, an denen sie beim Sprechen nicht sichtbar sind. Das sind insbesondere die Backenzähne.
Verblendkronen bestehen aus einem gegossenen Metallkern, der mit einem zahnfarbenen Kunststoff oder mit Keramik überzogen wird. Bei einem vollständigen Überzug spricht man von Verblendkronen, teilweise überzogene Kronen werden auch als Facettenkrone bezeichnet. Die Materialien können nicht so fein gearbeitet werden wie bei der Vollgusskrone, weshalb mehr Zahnsubstanz abgeschliffen werden muss. Kunststoffverblendungen sind zwar kostengünstiger als Keramikverblendungen, sie sind aber nicht so farbbeständig und nutzen sich leichter ab. Aus diesem Grund sollten sie für die Kauflächen der Backenzähne nicht angewandt werden.
Keramikkronen bestehen vollständig aus Porzellan, der in der Farbe den Zähnen angepasst wird. Sie haben kein Metallgerüst. Eine Vollkeramikkrone muss dicke Wände haben, damit sie entsprechend stabil ist. Aus diesem Grunde muss der Zahn stark abgeschliffen werden. Dafür genügt die Keramikkrone auch optisch höchsten Ansprüchen. Eingesetzt wird die Keramikkrone, die auch Jacketkrone genannt wird, insbesondere im Bereich der Frontzähne.
Stiftzahnkronen werden angewandt, bevor ein Zahn ganz verloren geht. Das kann z.B. bei wurzelbehandelten Zähnen der Fall sein oder nicht mehr genügend Zahnbein für einen Sockel vorhanden ist. Manchmal können bei nächtlichem Zähneknirschen auch schon vorhandene Kronen am Sockel abbrechen. Auf den dann übrig gebliebenen Zahnstumpf kann ebenfalls eine Stiftzahnkrone aufgesetzt werden. Der Stift, der als Ersatz für einen zahneigenen Sockel in den Zahnstumpf eingesetzt wird, besteht meistens aus einer vorgefertigten, geschraubten Stift. Es ist aber auch möglich, einen Stift zu gießen. Diese Arbeit ist aber sehr aufwendig und teuer und wird selten angewandt. Auf den Stift wird dann eine entsprechend vorgefertigte Krone aufgesetzt.
Eine Besonderheit ist die Teleskop- oder Konuskrone. Hier wird der zuvor abgeschliffene Zahnstumpf mit einer festsitzenden Metallmanschette umgeben. Auf diese Metallmanschette kann dann eine Krone aufgesteckt werden. Diese Kronenart gehört als einzige zum herausnehmbaren Zahnersatz. Sie wird angewandt, wenn der Zahnhalteapparat vorgeschädigt ist, z.B. durch eine Parodontitis. Alle anderen Kronenarten gehören zum so genannten festsitzenden Zahnersatz.
Die Lebensdauer einer Krone ist von einigen Faktoren abhängig. Durchschnittlich halten Kronen bei gründlicher Mundhygiene und qualitativ guter Arbeit durch Zahnarzt und Zahntechniker etwa 15 bis 20 Jahre. Es gibt aber auch Faktoren, die die Lebensdauer einer Krone verkürzen können. Dazu gehören u.a.:
Müssen Zähne gezogen werden, entstehen in der Gebissreihe Lücken. Fehlende Zähne können Probleme beim Kauen verursachen und ein anderes Sprachbild hervorrufen. Außerdem verändern sie auch das Aussehen. Die stehengebliebenen Nachbarzähne haben durch die entstandene Lücke nicht mehr so viel Halt. Sie neigen dazu, in die Lücke zu wandern. Das stört den richtigen Biss, weil die Zähne von Ober- und Unterkiefer nicht mehr harmonisch aufeinandertreffen. Es können sich sogar Auswirkungen auf die Kiefergelenke ergeben.
Alle diese Gründe zeigen, warum eine Lücke geschlossen werden muss. Das geschieht am sinnvollsten durch eine Brücke. Eine Brücke kann mehr als eine Zahnlücke überbrücken. Sie kann aber nicht beliebig lang sein. Wichtig ist, dass für die Brückenanker festsitzende und vor allem gesunde Zähne vorhanden sein müssen. Keinesfalls dürfen die Brückenanker auf kariösen Zähnen verankert werden. Eine Brücke kann nur dann lange halten, wenn die Pfeilerzähne noch jahrelang festen Halt geben.
Die Brückenanker oder Pfeilerzähne werden mit Kronen versorgt, und in ihrer Mitte füllt dann das an den Ankern befestigte Brückenglied die Zahnlücke auf. Die Pfeilerzähe werden wie bei der Versorgung mit Kronen entsprechend vorbehandelt: Karies wird entfernt, und Zahnfleischerkrankungen oder Parodontitis müssen behandelt werden und ausheilen, bevor schließlich der Sockel für die Kronen geschliffen werden kann. Manchmal muss als Verankerung auch ein Stiftzahn eingesetzt werden.
Ist die Vorbehandlung abgeschlossen, wird die Brücke im zahntechnischen Labor gefertigt. Dazu werden Metall, Kunststoff und Keramik verwandt, die gleichen Materialien wie bei einer Krone. Die Lücke wird während dieser Zeit mit einem Provisorium verschlossen. Ist die Brücke fertig, muss sie noch genau eingepasst werden. Das kann manchmal schwierig sein. Deshalb ist es oft sinnvoll, eine Brücke ein bis zwei Wochen probeweise zu tragen, damit sich zeigt, wo noch nachgearbeitet werden muss. Erst wenn die Brücke beschwerdefrei sitzt und die Funktion einwandfrei ist, sollte sie vom Zahnarzt dauerhaft befestigt werden.
Freiendbrücken können angewandt werden, wenn am Ende des Kiefers ein oder mehrere Backenzähne fehlen. Dabei werden dann die beiden letzten Zähne vor der Brücke mit Kronen versorgt und diese fest miteinander verbunden. Das nennt sich auch »verblocken«. Die Brückenglieder werden an den verblockten Zähnen befestigt und ragen am Ende frei über die Lücke. Eine Freiendbrücke ist, weil sie nur auf einer Seite fest verankert ist, nicht so stark belastbar. Außerdem können sich bei langen Brücken starke Hebelkräfte auf die Pfeilerzähne wirken. Deshalb ist gerade bei einer Freiendbrücke unbedingte Voraussetzung, dass die Pfeilerzähne gesund sind und der Belastung auch standhalten können.
Bei Inlaybrücken werden als Pfeiler keine Kronen verwendet, sondern Einlagefüllungen (Inlays). Eine Inlaybrücke kann nicht für jede Zahnlücke verwendet werden, weil die Brücken nicht so belastbar sind. Für Inlays wird zwar weniger gesunde Zahnsubstanz geopfert als für eine Krone, die Inlays lösen sich aber bei Belastungen auch leichter aus ihrer Verankerung.
Klebebrücken sind eine Besonderheit, die insbesondere bei Jugendlichen und jungen Erwachsenen angewandt wird. Bei ihnen ist das Zahnmark (Pulpa) noch sehr groß und kann beim Beschleifen sehr leicht verletzt werden. Deshalb ist eine Krone als Anker oft nicht möglich. Bei der Klebebrücke werden die Rückseiten der Pfeilerzähne nur angerauht, auf die dünne Metallplättchen als Anker geklebt werden. Eine solche Brücke ist aber nicht so stabil und langlebig. Verwendet werden Klebebrücken vor allem im Front- und Seitenzahnbereich.
Die Tangentialbrücke ist die konventionelle Brücke, die vor allem im Bereich der Frontzähne und – im Oberkiefer – auch der Seitenzähne verwendet wird. Die Pfeiler bestehen aus Kronen, zwischen denen die Brückenglieder aufgespannt sind. Die Brückenglieder werden so gearbeitet, dass sie außen am Zahnfleisch ohne Druck auszuüben linienförmig anliegen, innen aber schräg vom Zahnfleisch weglaufen und so einen leicht zu reinigenden Spalt bilden. Daher rührt auch der Name dieser Brücke, denn »tangere« kommt aus dem Lateinischen und bedeutet »berühren«.
Schwebebrücken schweben. Bei ihnen hat das Brückenglied über der Zahnlücke keinen Kontakt zum Zahnfleisch. Es bleibt ein Abstand von mindestens drei Millimetern bestehen. Man kann sozusagen unter der Brücke durchsehen. Die Lücken werden nicht verblendet. Aus diesem Grund werden Schwebebrücken nur im hinteren Bereich der Zahnreihe angewandt, wo sie nicht zu sehen sind. Der Brückenkörper sollte mindestens eine Dicke von 3 Millimetern aufweisen, weil sonst insbesondere bei Überbrückung mehrerer Zähne die Gefahr besteht, dass sich die Brücke durchbiegt. Ansonsten haben Schwebebrücken den Vorteil, dass sie sich leicht reinigen lassen. Bei gründlicher Mundhygiene sind Schwebebrücken sehr lange haltbar.
Hybridbrücken werden aus verschiedenen Elementen zusammengesetzt. Sie können unterschiedliche Ankerelemente enthalten, z.B. Vollgusskronen, Keramikkronen, Teilkronen, Inlays oder Klebeflügel (vgl. Klebebrücken). Die verschiedenen Elemente werden nach ästhetischen und medizinischen sowie mechanischen Aspekten ausgewählt.
Die Lebensdauer einer Brücke beträgt im Durchschnitt 10 Jahre. Faktoren, die die Lebensdauer verkürzen können, sind dieselben, wie beim Zahnersatz durch Kronen.
Bei herkömmlichen Brücken mit zwei Pfeilerzähnen sind nach 5 Jahren erfahrungsgemäß noch fast alle in Ordnung, nach 10 Jahren etwa 80 Prozent und nach 15 Jahren noch etwa 60 Prozent. Die Lebensdauer von Freiendbrücken (mit einseitiger Verankerung) ist etwas geringer. Brücken mit einem doppelten Freiend-Brückenglied sind bereits nach 6 bis 7 Jahren nur mehr zu etwas über 60 Prozent intakt. Lebende Pfeilerzähne (ohne gefüllte Wurzelkanäle) verlängern die Lebensdauer.
Linn/Eijkmann: Misserfolge bei der zahnärztlichen Behandlung. Fallbeispiele aus der Praxis analysiert, Deutscher Ärzte Verlag, Köln 1998
Veneer ist das englische Wort für Furnier oder allgemein eine dünne Verblendung bzw. Umhüllung. Bei zahnärztlichen »Veneers« – auch Laminates, Schalenkronen, Facings oder Facetten genannt – handelt es sich um hauchdünne Keramikschalen, die auf die Zahnoberfläche geklebt werden. Sie können bis zu 15 Jahre halten.
Zuerst bespricht der Zahnarzt die gewünschte Farbe für die neue Zahnoberfläche. Dann wird der Zahn im sichtbaren Bereich angeschliffen. Bei der direkten Verblendtechnik wird das Veneer vom Zahnarzt aus Kunststoff aufgetragen und am Zahn angeklebt.
Aufwändiger ist die indirekte Verblendtechnik, bei der der Zahnarzt nach der Präparation einen Abdruck nimmt, aus dem ein Modell hergestellt wird. Daran wird nun die Verblendschale individuell und in der gewünschten Zahnfarbe vorzugsweise aus Keramik oder aus Kunststoff vorgeformt. Auch diese wird später auf den angeschliffen Zahn geklebt.
Die sichtbaren Oberflächen der Zähne erhalten durch Veneers eine neue Oberfläche. Der Zahn wirkt glatt, die Zahnfarbe kann individuell aufgehellt werden. Kleine Schönheitsfehler, vor allem an den Frontzähnen, können ebenso korrigiert werden wie leichte Zahnfehlstellungen, Zahnlücken, unbefriedigende Zahnfarben und lokale Verfärbungen.
Veneers werden auch als ästhetische Alternative zu Kronen eingesetzt. Im Gegensatz zur Krone zieht sich das Zahnfleisch nicht zurück. Durch den Verzicht auf Metallgerüste, wie sie bei konventionellen Kronen notwendig sind, gibt es keine dunklen Ränder am Zahnfleisch mehr.
Das Keramikmaterial wird meist sehr gut vetragen und angenommen. Probleme gibt es bei stark fluoridiertem Zahnschmelz. Ist der Zahn sehr stark verfärbt, muss die Verfärbung zuerst durch Bleichen aufgehellt werden, da die Verfärbung durch die dünne Keramikschale durchscheinen kann.
Langzeituntersuchungen belegen, dass innerhalb von 6 Jahren rund zwei Prozent der Keramik- Veneers verloren gehen. Bei einem Bleaching werden Veneers genauso wie Kronen, Füllungen oder Implantate nicht mit aufgehellt.
Je nach Größe, Aufwand und Zahnarzt sind die Kosten sehr unterschiedlich. Ein Zahn kann zwischen 200 Euro und 300 Euro kosten oder mehr. Als ästhetisch-kosmetische Behandlung sind Veneers keine Leistung der Krankenversicherung.
Mit dem sogenannten Bleaching kann man verfärbte Zähne aufhellen. Was man dazu wissen sollte.
Verfärbungen der Zähne können unterschiedliche Ursachen haben: So lagern sich im Laufe der Zeit im Kristallgefüge des Zahnschmelzes Nikotin, Koffein oder etwa Tannin, das im Wein enthalten ist, ab. Auch Medikamente (zum Beispiel Penicilline) und Spurenelemente (zum Beispiel bei zuviel Fluorid) können Flecken verursachen. Schließlich wird die individuelle Zahnfarbe im Alter dunkler.
Eine Reinigung mit Polierpasten oder Pulverstrahlgeräten wirkt nur sehr oberflächlich und ist bei Zahnverfärbungen durch abgestorbene Zahnnerven nahezu völlig wirkungslos.
Chemisch unterscheidet man zwei Methoden: Bei der nur vorübergehend wirkenden Reduktionsbleiche werden Schwefelverbindungen verwendet, die den Zahnverfärbungen Sauerstoff entziehen. Da die so behandelten Zahnoberflächen zwangsläufig wieder mit Sauerstoff in Verbindung kommen, ist die Bleichwirkung nur von geringer Dauer.
Bei der beständigeren Oxidationsbleiche werden Wasserstoffperoxid oder verschiedene Chlorverbindungen eingesetzt. Sie setzen Sauerstoff frei, der die Farbstoffe durch einen Oxidationsprozess dauerhaft zerstört. Auch diese Aufhellung hält bei vitalen- also nicht abgestorbenen Zähnen - nur begrenzt, meist um die zwei Jahre.
Das Bleichen verfärbter vitaler Zähne ist entweder in der zahnärztlichen Praxis (office bleaching) oder zu Hause (home bleaching) möglich. Bei beiden Verfahren muss vor dem eigentlichen Bleichen die Zahnoberfläche gründlich gereinigt werden. Außerdem muss sich das Zahnfleisch in einem gesunden Zustand befinden. Sollten in den Zähnen schon zahnfarbene Füllungen vorhanden sein, so werden diese nicht mitgebleicht. Eine Erneuerung dieser Füllungen ist nach der eigentlichen Bleichbehandlung dann ästhetisch von Vorteil, wenigstens im Frontbereich.
Das Bleichmittel sollte auf keinen Fall mit dem Zahnfleisch in Kontakt kommen, da sonst schwere Schäden auftreten können. Deshalb ist eine Kontrolle und Überwachung durch den Zahnarzt unabdingbar. Nach Abschluss der Behandlung sollte unbedingt eine Härtung des aufgehellten Zahnschmelzes mit Fluoriden erfolgen.
Bleaching Mittel für den Hausgebrauch enthalten wie die Gels beim Zahnarzt meist das Bleichmittel Wasserstoffperoxid, allerdings in deutlich niedrigerer Dosis. Der Wirkstoff reagiert chemisch mit den Farbstoffen des Zahnschmelzes: Er spaltet die abgelagerten Farbmoleküle und löst sie aus dem Zahnschmelz heraus. Die Pigmente verlieren dadurch ihre Farbwirkung. Dauer und Anwendungshäufigkeit sind von Produkt zu Produkt unterschiedlich. Vor dem Kauf sollte man sich unbedingt (z.B. im Internet) informieren, welche Produkte laut Warentestern überhaupt eine Wirkung zeigen, da viele in Tests schlecht abschnitten. Die Kosten der Bleaching-Produkte variieren zwischen 15 und 50 Euro.
Moderne Bleaching-Methoden beim Zahnarzt brauchen meist nur noch eine längere Sitzung.
Der Zahnarzt bringt ein konzentriertes Aufhellungsmittel unter Schutz der Umgebung direkt auf den Zahn und aktiviert es mit Licht oder Soft-Laser. Dabei zerfällt das Peroxid und der entstehende aktive Sauerstoff entfaltet seine Bleichwirkung. Da in der Zahnarztpraxis stärkere Konzentrationen angewendet werden, kann ein Bleaching in ein bis zwei Sitzungen erfolgen.
Des Weiteren befinden sich Bleichsysteme auf dem Markt, die sich einer mit dem Bleichmittel beschickten Kunststoffschiene bedienen. Diese wird vom Zahnarzt eingesetzt und nach etwa einer Stunde wieder entfernt. Nach zwei- bis dreimaliger Wiederholung sind Erfolge sichtbar.
Meist verfärben Blutbestandteile und deren Zerfallsprodukte bei einer Wurzelkanalbehandlung (zum Beispiel beim Entfernen eines entzündeten Zahnnervs) oder unfallbedingte Einwirkungen den Zahn nach einigen Jahren gräulich.
Der Zahnarzt öffnet den toten Zahn und bringt in die Höhle des oberen Zahnnervs für drei bis fünf Tage einen mit Wasserstoffperoxid-Lösung getränkten Wattebausch ein, das den Zahn bleicht. Nach Abschluss der Behandlung wird die Höhlung mit einer zahnfarbenen Füllung verschlossen.
Die Kosten für das Bleichen von Zähnen werden von den gesetzlichen Krankenkassen nicht übernommen.
Bei gesunden Zähnen und richtiger Anwendung sind die Mittel nach derzeitigem Kenntnisstand zumeist unschädlich für Zähne, Füllungen und Zahnfleisch. Nebenwirkungen sind allerdings möglich: Zahnfleischreizungen oder eine erhöhte Empfindlichkeit der Zähne oder Zahnhälse. Sie klingen bei Absetzung des Bleichmittels in der Regel wieder ab. Vorsicht bei Karies! Unter Umständen wird der Zahnnerv geschädigt.
An Zähnen, die mit Bleichmittel behandelt werden, können Veränderungen der Schmelzoberfläche in Form von Entmineralisierungen entstehen. Ob sich der Zahn davon erholt, ist wissenschaftlich nicht geklärt. Bleaching-Mittel sollten nicht öfter als zweimal im Jahr angwendet werden.
Wichtig: Bleaching-Mittel hellen immer nur die natürlichen Zähne auf. Kronen, Veneers (Keramikverschalungen) oder Füllungen verändern den Farbton nicht.
Es gibt viele Ursachen für das Zähneknirschen und/oder -pressen, den sogenannten Bruxismus. Sie sind auch noch nicht abschließend untersucht. Zum Teil sind schlecht sitzende Füllungen, Kronen, Brücken oder Prothesen verantwortlich. Es kann auch eine kieferorthopädische Fehlstellung vorliegen. Doch das ist meist nicht der einzige Grund. Verdrängte Aggressionen, Ärger und Sorgen, Trauer, Enttäuschung und jede Art von permanentem Stress können das nächtliche Zähnepressen hervorrufen. Diejenigen, die tagsüber »den Mund halten müssen« und alles »hinunterschlucken«, sind besonders prädestiniert, nachts mit den Zähnen zu knirschen.
Der Arzt inspiziert die Mundhöhle und tastet die Kaumuskulatur ab. Manchmal ist das Höckerrelief der Zähne bereits abgeflacht und der Zahnschmelz abgeschliffen – es entstehen sogenannte Schliff-Facetten. Wie das Knirschen kann auch das Aufeinanderpressen der Zähne zu feinen Rissen im Zahnschmelz führen. Zusätzlich können die Kaumuskeln schmerzen. Sie werden größer und verhärten. Auch die Kiefergelenke sind durch das Knirschen und Pressen häufig in Mitleidenschaft gezogen. Dies kann der Zahnarzt durch Abtasten der Wangenmuskulatur und der Kiefergelenksregion diagnostizieren.
Die Kaumuskeln können schmerzen, besonders morgens nach dem Aufwachen. Sie verhärten. Wer sich unsicher ist, ob er zu den Knirschern gehört, sollte morgens die Muskulatur an der Wange zum Kiefergelenk hin abtasten. Ist sie verspannt oder verhärtet? Oder haben sich dort kleine Knubbel gebildet? Auch die Kiefergelenke sind durch das Knirschen und Pressen häufig in Mitleidenschaft gezogen und können Schmerzen verursachen. Schließlich kann der Partner das Knirschen nachts hören. Wenn es besonders intensiv ist, kann er sogar davon aufwachen.
Das Mittel der Wahl ist eine vom Zahnarzt individuell angepasste Aufbissschiene aus Kunststoff. Damit werden die Zahnreihen auf Abstand gehalten und vor weiterem Schaden bewahrt. Auch die Muskulatur wird entlastet. Allerdings ist das eine akute Symptomtherapie, die die Ursache nicht behebt. Es geht also auch darum, sich verdrängten Emotionen zu stellen, sich etwa zu fragen: Wie komme ich mit Aggressionen klar? Kann ich traurig sein, wenn es mir schlecht geht? Vielen Betroffenen helfen Entspannungstechniken wie autogenes Training, Yoga oder Muskelentspannung. Eine Psychotherapie kann ebenfalls dabei helfen, die eigenen Gefühle aufzuarbeiten.
Mindestens ein Drittel aller Erwachsenen knirscht im Laufe des Lebens zeitweise mit den Zähnen oder presst die Zähne nachts fest aufeinander. Etwa zehn bis 15 Prozent der Betroffenen entwickeln ein Krankheitsbild mit Schäden am Kauapparat. Vor allem Frauen zwischen 30 und 45 Jahren mahlen nachts unbewusst mit den Zähnen. Sie machen rund 80 Prozent aller Knirscher aus.
Das hängt von der individuellen Situation ab. Bei starken Knirschern kann eine Neuanfertigung nach acht bis 12 Wochen nötig sein, bei anderen hält die Schiene zwei Jahre oder länger. Gesäubert wird die Schiene, die nachts getragen wird, morgens nach dem Aufstehen mit Wasser, Zahnbürste und Zahnpasta.
Parodontitis ist eine durch Bakterien hervorgerufene entzündliche Veränderung (Infektion) des den Zahn umgebenden Gewebes und besonders des Kieferknochens.
Zuerst setzen sich Bakterien an den Zahnoberflächen fest. Werden die Schädlinge nicht durch das Immunsystem außer Gefecht gesetzt, führen sie zu einer Entzündung des Zahnfleisches (Gingivitis). Dieses schwillt an, rötet sich und blutet manchmal bei Berührungen. Greift der Entzündungsprozess auf das Zahnbett über, handelt es sich um eine Parodontitis. Weicht das Zahnfleisch zurück oder löst sich vom Zahn, bilden sich Zahnfleischlappen, »Zahnfleischtaschen« genannt. Sie bieten den Krankheitserregern einen noch besseren Schutz vor der täglichen Reinigung durch die Zahnbürste und liefern ihnen Zahnwurzel, -haltegewebe und sogar den Kieferknochen aus. Im schlimmsten Fall führt Parodontitis zu Zahnverlust.
Oft wird Parodontitis nicht beachtet, da sie meist schmerzfrei und dadurch unbemerkt verläuft. Dabei ist eine Früherkennung wichtig um Folgen der Infektionskrankheit zu verhindern.
Gesundes Zahnfleisch ist ein Indiz für ein Gleichgewicht zwischen Bakterienbelastung und Immunabwehr. Unser Immunsystem entscheidet darüber, ob wir krank oder gesund sind.
Unser Körper kämpft gegen alles Fremde mit einer raffinierten Anordnung von Killerzellen, Antikörpern und chemischen Substanzen. Diese haben eine einzige Aufgabe: Sie müssen alles zerstören und vernichten, was unsere Gesundheit belastet. Ohne, dass wir es merken, ist unser Immunsystem ständig damit beschäftigt, ein kompliziertes Netzwerk von Abwehrmaßnahmen in Gang zu halten. Kommt es zu Störungen, werden wir krank. Solchen Immunstörungen vorangegangen sind oft Beschwerden wie Kopfschmerzen, Ermüdungserscheinungen oder ähnliche Leiden, denen wir in aller Regel keine große Bedeutung beimessen.
Auch bei Parodontose spielt ein gestörtes Immunsystem eine bedeutende Rolle. Neue Erkenntnisse zeigen auf, dass auch für Erkrankungen des Zahnfleisches nicht nur die Bakterien im Bereich der Mundhöhle sondern durchaus individuelle Faktoren verantwortlich gemacht werden müssen (sogenannte Wirtsfaktoren). Ein angegriffenes und nicht intaktes Immunsystem kann also der Grund für eine Parodontose sein.
Zur Erläuterung soll ein ganz einfaches Beispiel dienen. Naturvölker verfügen über keinerlei technische und mechanische Hilfsmittel zur Mundhygiene. Trotzdem leiden sie nachweislich nicht an Parodontose. Zivilisierte Völker können zahlreiche Hilfsmittel zur Mundpflege nutzen. Trotzdem muss bei ihnen die Parodontose mittlerweile zu den Volkskrankheiten gezählt werden.
Die Erklärung für dieses Phänomen ist relativ simpel. Naturvölker verfügen in aller Regel über ein gutes und starkes Immunsystem. Schäden, die durch mangelhafte Zahnhygiene, also viele Bakterien ausgelöst werden können, werden eben von diesem Immunsystem, das die Bakterien bekämpft, ausreichend abgewehrt. Ist aber das Immunsystem geschwächt, so reicht auch optimale Pflege nicht aus. Schon geringe Bakterienmengen führen zu Parodontose.
Kieferorthopädie ist der Bereich der Zahnheilkunde, der spezialisiert ist auf die Diagnose von, das Vorbeugen vor und die Behandlung von Fehlstellungen von Zähnen, Kiefer und Gesicht. Die Arbeit von Kieferorthopäden erfordert professionelles Geschick im Entwerfen, Anbringen und Kontrollieren der korrigierenden Apparaturen, wie zum Beispiel festsitzende Zahnspangen (Brackets). Damit werden Zähne, Lippen und Kiefer passend ausgerichtet um als Erfolg ein gleichmäßiges Gesicht zu haben.
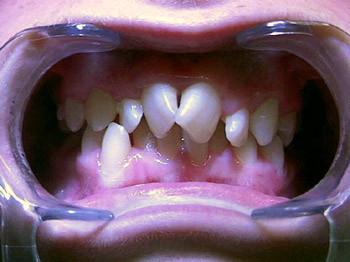
Vor der kieferorthopädischen Behandlung
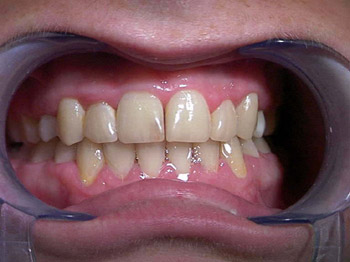
Nach zwei Jahren kieferorthopädischer Behandlung
Beim ersten Termin untersuchen wir, ob eine Behandlungsnotwendigkeit vorliegt und wann wir mit einer Behandlung beginnen sollten. Meist kann auch eine Aussage darüber getroffen werden, ob sich die gesetzliche Krankenkassen an den Behandlungskosten beteiligen.
Beim Unterlagentermin machen wir in der Regel eine Abformung von beiden Kiefern zur Modellherstellung, ein Rundumröntgenbild (OPG, Panoramaaufnahme), ein seitliches Röntgenbild (FRS Fernröntgenseitenbild), Fotos und ein Befund. Am Modell messen wir u.a. die Zahnbreiten zur Bestimmung der Platzverhälnisse. Im Rundumröntgenbild beurteilen wir neben dem Zustand von Zähnen, Knochen und Kiefergelenk ob alle Zähne angelegt sind. Das seitliche Röntgenbild ziehen wir zur Beurteilung der Wachstumsverhälnisse des Schädelaufbaus sowie der Position der Zähne im Gebiss heran.
Bei der Anfangsberatung erklären wir die Ergebnisse aus den Unterlagen ausgiebig und besprechen die sich daraus ergebende Therapie. Manchmal gibt es verschiedene Möglichkeiten, welche unterschiedliche Vor- und Nachteile haben.
Nach der Anfangsberatung erstellen wir für die gesetzliche Krankenkasse oder den Privatpatienten ein Heil- und Kostenplan. Dieser muss sich immer auf einen Zeitraum von vier Jahren beziehen, egal wie lange die Behandlung vermutlich dauern wird. Sollte die Behandlung länger dauern, wird ein neuer Plan bzw. eine Verlängerung geschrieben.
Nach Genehmigung des Plans (bei Kassenpatienten durch die Kasse, bei Privatpatienten nach Unterzeichnung des Plans) kann mit der aktiven Behandlung begonnen werden.
Während der aktiven Behandlung ist die Mitarbeit des Patienten gefragt, idealer Weise wird er hierbei durch seine Familie unterstützt. Es ist nicht nur wichtig die Zahnspangen immer anweisungsgemäß zu tragen und die Termine gewissenhaft einzuhalten, sondern auch die Zähne gut zu pflegen, da während jeder kieferorthopädischen Behandlung das Kariesrisiko erhöht ist.
An jede aktive kieferorthopädische Behandlung schließt sich eine Nachbehandlung (Retentionsphase) an. In dieser Zeit soll das erreichte Behandlungsergebnis gefestigt werden. Die Dauer dieser Behandlungsphase ist zum einen von der vorausgegangenen Therapie und zum anderen von den individuellen Faktoren des einzelnen Patienten abhängig, sie schwankt zwischen einem halben Jahr und lebenslang.
Zahnspangen helfen Probleme im Mund-, Kiefer- und Gesichtsbereich zu beseitigen.Sie sind dabei nicht auf das »Geraderichten von schiefen Zähnen« beschränkt. Auch das Zusammenwirken der Kieferknochen, der Muskulatur und der Kopfgelenke kann korrigiert werden. Dabei werden auch andere Bereiche der Medizin tangiert.
Beispielsweise sind dies: Schlafprobleme (Schnarchen, Atemstillstand), Verdauungsprobleme oder Nacken- und Kopfschmerzen.
Wachstum und Entwicklung erfordern optimale Bedingungen. So wie Pflanzen Licht und Wasser benötigen, sind wohlgeformte Kieferknochen mit genügend Platzangebot Grundvoraussetzung für eine geordnete Zahnentwicklung. Frühe Vorsorge kann daher hilfreich sein.
Bereits während der Schwangerschaft sollte die werdende Mutter auf Ihre Gesundheit und auf eine ausgewogene Ernährung achten. Erkrankungen wie z.B. Röteln oder Hepatitis (Gelbsucht) können zu Entwicklungsstörungen der Zahnanlagen des Kindes führen, Mineralienmangel zu qualitativ minderwertiger Zahnsubstanz.
In der Zeit der ersten Zähne (Milchzahngebiss) sollte bereits das regelmäßige Zähneputzen spielerisch in den Tagesablauf des Kindes eingebaut werden. Gesunde Milchzähne sind enorm wichtig, da sie den Platz für die bleibenden Zähne vorgeben. Löcher müssen daher vom Zahnarzt versorgt werden, notfalls bis hin zu einfachen Kronen. Bei frühem Milchzahnverlust sollte die entstandene Lücke mit einer Art erster Zahnspange versorgt werden: dem Platzhalter. Werden die Lücken für die nachwachsenden Zähne nicht offengehalten, so kann das spätere Ziehen von bleibenden Zähnen notwendig werden.
Fehlstellungen der Kiefer können vererbt sein oder durch schlechte Gewohnheiten entstehen. Diese sind vor allem: Lutschen an Fingern (Daumen!), Mundatmung, Zungenfehlhaltungen. Die dadurch entstehenden Fehlentwicklungen des Kiefers können einhergehen mit einer verschlechterten Sprachentwicklung (z.B. Lispeln) und einer gestörten Atmung durch die Nase (Verformung der Nasenscheidewand).
Zur frühen Vorsorge kann es hier ratsam sein einfache, zum Teil vorgefertigte Zahnspangen einzusetzen (z.B. Mundvorhofplatten). Ein früher Behandlungsbeginn ist aber nicht immer zu empfehlen. Oft ist es sogar günstiger zu einem späteren Zeitpunkt mehrere Probleme gleichzeitig zu lösen. Lassen Sie sich im Zweifelsfall beraten!
Der Zahnwechsel zeigt uns einen wichtigen Zeitpunkt für den Beginn vieler kieferorthopädischer Behandlungen an. Mit etwa acht Jahren, wenn die bleibenden Schneidezähne durchgebrochen sind, befindet sich der gesamte Organismus in einer besonders günstigen Wachstumsphase.
Wie es der Name unseres Berufsstandes beschreibt, können hier orthopädische Maßnahmen im Kiefer stattfinden. Das heißt, wir wollen mit Hilfe spezieller Zahnspangen versuchen die Knochen des Oberkiefers und des Unterkiefers zu formen. Ebenso sollen sich beide in richtiger Position zueinander und zum restlichen Schädel befinden. Für diese Behandlung steht eine große Gruppe von verschiedensten Zahnspangen zur Verfügung (sogenannte »Funktionskieferorthopädische Geräte« und »Plattenapparaturen«).
Vereinfacht gesagt lassen sich diese Spangen unter dem Oberbegriff »lose Zahnspangen« zusammenfassen. Bei jedem Patienten muß die geeignete Form geplant werden. Viele Eltern haben als Kind vielleicht eine Spange in dieser Art selbst getragen. Diese Behandlungsmethode ist seit etwa hundert Jahren – vor allem in Europa – weit verbreitet.
Diese Behandlung sollte in eine Phase starken Wachstums fallen, da hier der Knochen noch »weich« und formbar ist. Viele Bereiche im Knochen des Kindes sind jetzt noch über Knorpel miteinander verbunden.
Die korrekte Position der beiden Kiefer zueinander kann ebenfalls mit Zahnspangen eingestellt werden. Die Spange führt dabei den Unterkiefer immer in die gewünschte Position. Sie wirkt somit wie ein Trainingsgerät im Sport. Durch umfangreiches Tragen der »Muskel-Trainings-Spange« lernen die Kaumuskeln den Unterkiefer in der richtigen Position zu halten. Der Knochen des Unterkiefers kann sich dann im Verlaufe des weiteren Wachstums auf diese Position einstellen. Am Ende der Behandlung sollte in jedem Fall kontrolliert werden, ob der Unterkiefer wirklich in diese gewünschte Position gewachsen ist, oder ob er nach wie vor nur über die trainierten Muskeln gehalten wird.
Während in Europa die Entwicklung der »losen Zahnspangen« im Vordergrund stand, wurde in Amerika an der Entwicklung der festen Zahnspange geforscht. Vor etwa zwanzig bis dreißig Jahren kamen dann erste Apparaturen auch nach Europa.
Spricht man über feste Zahnspangen, so sind Aspekte wie »funktionierende Einheit des Kausystems«, »ästhetische Gesichtsproportionen« und »Langzeitstabilität für gutes Kauen und Beißen« zu berücksichtigen.
Die Bestandteile einer festen Zahnspange sind im wesentlichen die auf jeden einzelnen Zahn aufgeklebten Plättchen (Brackets und Bänder) und umlaufende Drähte (Bögen). Daneben gibt es eine Vielzahl von zusätzlichen Teilchen, die an der festen Zahnspange bei der Zahnbewegung mithelfen. Viele können im Mund versteckt werden, in seltenen Fällen müssen sie jedoch auch aus dem Mund herausschauen (z.B. Außenbogen).
So klein die geklebten Teilchen auch aussehen mögen, Bracket ist nicht gleich Bracket. Die heute zur Verfügung stehende Auswahl an Klebeteilchen ist fast nicht mehr überschaubar. Vom einfachen »Dreirad« bis hin zu tollen »Mercedes« reicht die Auswahl. Brackets unterscheiden sich nicht nur in ihrem Aussehen (zahnfarben oder Stahl), sondern – und das ist für die viel entscheidender – auch in ihrer Wirkungsweise. So müssen die Klebeflächen genau der Form der Zahnoberfläche entsprechen. Der kleine Schlitz, in den der umlaufende Draht eingesetzt wird, hat eine exakte »Programmierung«. Das heißt durch die Schlitzform erhält der Zahn die Nachricht, wie er sich im Knochen auszurichten hat.
Zur Aufnahme der Brackets wird die Zahnoberfläche angerauht. Dies geschieht in einer sehr dünnen Schicht von nur wenigen tausendstel Millimeter. Die Rauhigkeiten sind eigentlich nur unter einem Spezialmikroskop (Rasterelektronenmikroskop) zu sehen. Am Zahn erscheint die ganze Fläche milchig weiß. Dorthin kann nun mit einem speziellen Kleber das Bracket aufgeklebt werden.
Bänder werden auf den beim Kauen stärker belasteten Backenzähne befestigt. Ein anderes Klebeverfahren (Zementieren mit Glasionomerzement) sorgt für etwas mehr Festigkeit.
| Zahnmedizin 24 | Patienteninformation über alle Bereiche der Zahnmedizin |
| Deutsche Parodontosehilfe e.V. | Umfangreiche Hilfe und Aufklärung zum Thema Parodontose |
| MedizInfo® | Gesundheitsportal für Verbraucher und Fachkräfte, Bereich Zahnmedizin |
| DGI | Patientenportal der Deutschen Gesellschaft für Implantologie e.V. |
Drs. Cornelis Leendert Buurman MSc
Blankensteiner Straße 16
45525 Hattingen
| Telefon | 02324 23563 |
| Fax | 02324 506577 |
| team@praxis-buurman.de | |
| Internet | https://praxis-buurman.de |
Kassenzahnärztliche Vereinigung Westfalen-Lippe
KZVWL
Auf der Horst 25
48147 Münster
https://www.zahnaerzte-wl.de/kzvwl
Zahnärztekammer Westfalen Lippe
ZÄKWL
Auf der Horst 29
48147 Münster
https://www.zahnaerzte-wl.de/zakwl